 Salud
Salud
Estar pegados a una pantalla es una condición casi inesquivable de la vida moderna que dificulta la adecuada lubricación de nuestros ojos. He aquí algunas recomendaciones para que la estrecha relación pantallas-vista sea más amigable.
Cada día acuden más pacientes a las consultas de los profesionales con molestias oculares tras intensas jornadas de trabajo en el ordenador. Los síntomas más habituales son la irritación ocular, el picor de ojos y las sensaciones de sequedad y de tener arenilla en la superficie del ojo.
Así se manifiesta la enfermedad de ojo seco, que afecta a entre el 5 % y el 50 % de la población mundial . El origen del trastorno puede deberse a múltiples causas, pero el estilo de vida juega un papel importante. Y entre los principales factores de riesgo encontramos el uso (y abuso) de las pantallas.
El tiempo que pasamos delante de ordenadores, teléfonos móviles o tabletas reduce el número de parpadeos y aumenta la cantidad de parpadeos incompletos, lo que impide un reparto adecuado de la lágrima por la superficie del ojo. Además, las pantallas son una fuente de luz proyectada que eleva la temperatura de la superficie ocular e incrementa la evaporación de la lágrima.
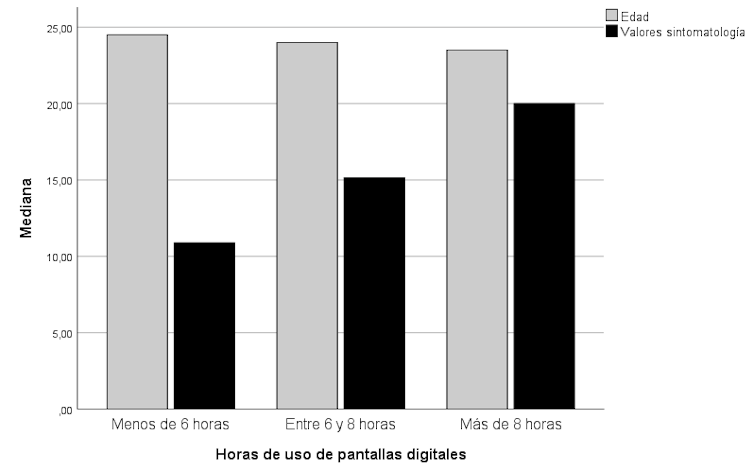
Por ejemplo, en la Universidade de Santiago de Compostela llevamos a cabo un estudio con estudiantes universitarios que se vieron obligados a recibir docencia mixta durante la pandemia de covid: el 50 % de las clases eran presenciales y el 50 %, telemáticas. Según los datos que recabamos, el aumento del tiempo frente a las pantallas estaba relacionado con síntomas de sequedad más severos. Los usuarios que empleaban pantallas para otras actividades además de para las clases (o sea, más de 8 horas) mostraron valores de sintomatología más altos.
Aunque en ciertos trabajos es imposible reducir las horas que pasamos pegados a estos dispositivos, es posible disminuir las molestias siguiendo ciertas recomendaciones. Pero antes hay que tener claros unos conceptos básicos.
La superficie ocular está formada por los párpados, la lágrima, la córnea y la conjuntiva, tejidos cuya salud está ligada a su buen funcionamiento. Si alguno se ve alterado, puede desencadenarse una serie de anomalías que provocarán las molestias oculares.
La lágrima que cubre la superficie del ojo está compuesta por dos capas, una formada por agua y proteínas y otra por grasa. La primera es la responsable de hidratar el ojo, mientras que la segunda evita que la lágrima se evapore rápidamente. Una alteración en cualquiera de las dos desajustará las propiedades de la lágrima, lo cual impedirá que se distribuya bien en la superficie ocular y comiencen las molestias.
Por último, los párpados son los encargados de distribuir la lágrima por la superficie ocular, además de protegerla de agentes externos. Parpadear poco, como cuando utilizamos el ordenador, contribuye a que la lágrima no se reparta adecuadamente sobre el ojo.
Ante todo no hay que alarmarse: manifestar síntomas de sequedad ocular no quiere decir que estemos sufriendo esta dolencia. La guía elaborada por la Tear Film & Ocular Surface Society deja claro que, además de manifestar síntomas, los pacientes deben presentar signos de daño en la superficie ocular. Es el profesional de la visión quien debe determinar si existe ese daño y qué medidas tienen que tomarse.
Hay una serie de señales que deben ponernos en guardia. Entre estos síntomas se encuentran la sensación de sequedad, picor, quemazón, irritación ocular y ojos llorosos. Aunque los investigadores han identificado que tras el uso de pantallas el síntoma más habitual es el de irritación.
Si seguimos una serie de precauciones, nuestra relación con las pantallas puede ser más amigable.
En definitiva, presentar síntomas de sequedad ocular es habitual en los tiempos que vivimos. Si les hacemos frente con las estrategias adecuadas, eso repercutirá positivamente en nuestra calidad de vida.
Jacobo García Queiruga, Profesor Interino en el Área de Optometría (OD, MSc, PhD), Universidade de Santiago de Compostela y Belen Sabucedo Villamarín, Investigador predoctoral en Medicina Molecular del GI-2092 en Optometría, Universidade de Santiago de Compostela, Universidade de Santiago de Compostela
Este artículo fue publicado originalmente en The Conversation. Lea el original.